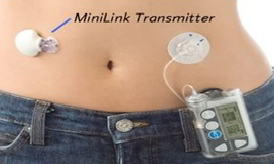
Инсулиновая помпа
Постоянная подкожная инфузия инсулина (инсулиновая помпа) в вопросах и ответах.
Что такое инсулиновая помпа?
Инсулиновая помпа – это небольшое устройство, предназначенное для непрерывного введения инсулина в подкожную клетчатку при лечении сахарного диабета. Помпа заменяет введение инсулина с помощью шприц-ручек, является более физиологичным (точнее имитирует секрецию поджелудочной железы) и безопасным методом. Благодаря использованию только инсулинов короткого или ультракороткого действия не образуется депо инсулина, уменьшается риск развития гипогликемии. Некоторые модели инсулиновых помп позволяют помимо введения инсулина проводить мониторинг гликемии в режиме реального времени (значения сахара крови отображаются на экране помпы), что позволяет быстрее и точнее реагировать на изменение сахара крови, избежать гипогликемии, особенно при нарушенной чувствительности к ним. Существует возможность остановки помпы и прекращения подачи инсулина при необходимости, чего нельзя сделать после введения инсулина шприц-ручками
Как работает инсулиновая помпа?
Существует 2 основных типа введения инсулина – базальный и болюсный. Базальный уровень введения – это постоянная подача определенного количества инсулина в час – заменяет инъекции продленного инсулина. Болюсное введение – разовое введение определенного количества инсулина на прием пищи с учетом съеденных углеводов – как будто вводите короткий инсулин шприц-ручкой.
Какие бывают инсулиновые помпы?
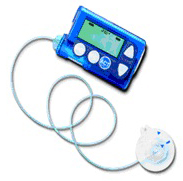
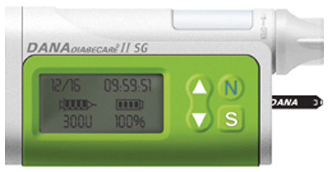 | В России представлены помпы фирм Accu-Chek (Roche), Medtronic, в интернет-магазинах доступна помпа DANA Diabecarе (обслуживание только через интернет-магазины, нет представительства в России). |
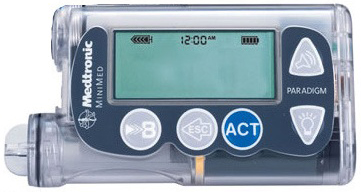 | Самая простая инсулиновая помпа – Medtronic Paradigm MMT 715, имеет русскоязычное меню, функцию помощника болюса. |
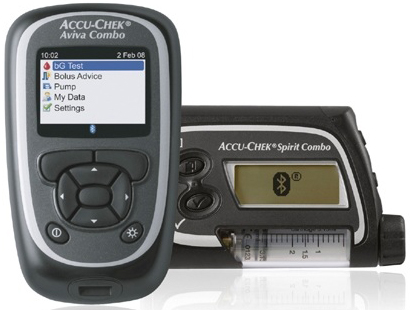 | Accu-Chek Combo – помимо помпы имеется пульт-глюкометр, позволяющий дистанционно осуществлять расчет болюса, измерение сахара крови и отдавать команду помпе на введение инсулина. Очень удобно для тех, кому не хочется афишировать наличие сахарного диабета. |
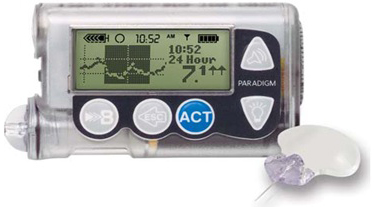 | Medtronic Pаrаdigm MMT 722 – кроме возможностей ММТ 715 имеет функцию постоянного мониторирования глюкозы крови в режиме реального времени (CGMS). Данные можно просматривать на экране помпы и скачивать в компьютер с помощью специальной программы. |
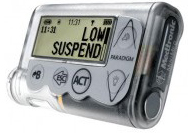 | Medtronic Paradigm Veo MMT 754 – имеет все функции ММТ 722, является единственной помпой, которая может прекращать введение инсулина, если при постоянном мониторировании глюкозы выявлен низких сахар крови. |
Какие расходные материалы нужны для помпы?
Для всех видов инсулиновых помп основными расходными материалами являются:
 | Резервуар для перекачивания инсулина (из картриджа, флакона, шприц-ручки), который вставляется в саму помпу. |
 | Пластиковая канюля (иголка, которая вводится подкожно специальным устройством), имеет длину 6 – 9 – 10 мм (в зависимости от производителя). |
 | Катетер – трубочка, соединяющая иголку с резервуаром, в помпах Medtronic наиболее распространен инфузионный набор – канюля сразу соединенная с катетером |
 | Сенсор для измерения сахара крови (для помп с функцией мониторирования глюкозы (CGMS). |
Кому показана инсулинотерапия посредством помпы?
а) при лабильном течении сахарного диабета, с наличием частых гипогликемических состояний,
б) синдром «утренней зари»,
в) при планировании беременности и во время нее,
г) детям и подросткам,
д) лицам, ведущим активный образ жизни, спортсменам,
е) при высокой чувствительности к инсулину (очень малые суточные дозы инсулина),
ж) наличие осложнений сахарного диабета и их профилактика,
з) тяжелые осложнения сахарного диабета (гастропарез, нарушение распознавания гипогликемии),
и) улучшение качества жизни, необходимость скрывать наличие сахарного диабета.
Есть ли противопоказания к установке инсулиновой помпы?
Да, есть. Это выраженное снижение зрения (слепота), невозможность проведения самоконтроля (измерения сахара крови не менее 4-х раз в день), нежелание учитывать хлебные единицы, интеллектуальное снижение. Также является противопоказанием наличие воспалительных/аллергических заболеваний кожи живота и других мест введения инфузионного набора.
Минусы помповой инсулинотерапии.
Основным недостатком является высокая стоимость обслуживания помпы (6-7 тысяч рублей в месяц, при проведении мониторирования СGMS еще дороже на 10-15 тысяч). Также возможно инфицирование катетера, развитие кетоацидоза (в связи с отсутствием депо инсулина).
Что такое помощник болюса?
Для более точного расчета дозы инсулина на прием пищи и/или на высокий сахар крови существует помощник болюса. Основные параметры, которые он учитывает:сахар крови в настоящий момент (для расчета коррекционного болюса, исходя из целевых значений), количество съеденных углеводов, углеводный коэффициент в настоящее время (количество инсулина, необходимое для усвоения 1 ХЕ), чувствительность к инсулину (на сколько 1 ед инсулина снижает сахар крови), активный инсулин (сколько еще осталось действующего инсулина после предыдущего болюсного введения). В помпе Акку-Чек Комбо учитывается еще и состояние здоровья (стресс, болезнь, предменструальный синдром), предстоящая физическая нагрузка.
Какие бывают болюсы?
Существуют три основных типа болюсов: нормальный, растянутый, болюс двойной волны. Нормальный болюс – разовое введение всей, необходимой дозы инсулина.Растянутый болюс – когда доза инсулина вводится не сразу, а за определенное время (например, 5 единиц инсулина вводится в течение 30 минут), используется при употреблении большого количества жиров, клетчатки, замедляющих всасывание пищи, для более физиологичного усвоения. Болюс двойной волны – часть дозы вводится сразу, остальное «растягивается» на определенное время (например, болюс 10 единиц, из них 5 единиц вводится сразу, остальные 5 «растягиваются» на час). Чаще всего используется при длительном застолье.
Что такое базальный режим?
Постоянное введение инсулина, заменяющее инъекции продленного инсулина (лантуса, хумулина НПХ и пр.). При базальном введении программируется скорость введения определенного количества инсулина в час (например, 0,5 ед в час). Шаг дозы в помпах разных компаний варьирует (от 0,01 до 0,05 ед/ч). Это дает возможность подобрать индивидуальный темп подачи инсулина, уменьшить количество инсулина в ночные часы, значительно увеличить дозу в утренние часы при наличии синдрома «утренней зари», чего невозможно сделать только введением продленного инсулина. Например, базальная доза в ночное время 1 ед/час, а в часы с 6 до 8 утра дозу можно увеличить до 2 ед/час, затем на дневное время уменьшить дозу до 1,5 ед/час.
Что такое временная базальная скорость?
Иногда случаются события, уменьшающие или увеличивающие потребность в инсулине, например, предстоящая физическая нагрузка (тренировка), или ситуация, сопровождающаяся сильными эмоциональными пееживаниями. Временная базальная скорость позволяет увеличить/уменьшить базальную дозу на определенное количество % (или единиц) на определенное время (часы, минуты).
Например, на время тренировки, зная, что потребность в инсулине уменьшится, мы можем установить временную базальную скорость 30% от исходной дозы в час на 2,5 часа. Это позволит спокойно заниматься физическими упражнениями без необходимости перекуса, риск гипогликемии уменьшается.
Где можно установить инсулиновую помпу?
Установить инсулиновую помпу можно в различных медицинских учреждениях, в том числе и в нашей клинике. Во время госпитализации в терапевтическое отделение, будет бесплатно установлена помпа по желанию пациента (ММТ 722, Акку-Чек Комбо), подобрана базальная доза инсулина, настроен помощник болюса, проведено обучение пациента по самостоятельному обслуживанию помпы, смене расходных материалов.
Для этого нужно обратиться по адресу Арбузова, 6, здание стационара, 3 этаж, 11 кабинет, каждую среду с 9:30 до 13:00. Телефон для справок: 291-14-81. С собой необходимо иметь паспорт, полис, страховое свидетельство (СНИЛС), амбулаторную карту и другие, имеющиеся в наличии медицинские документы.
Каким инсулином заправляют помпу?
В помпах используются ультракороткие аналоги инсулина (новорапид, хумалог), иногда – инсулин апидра.
Надо ли использовать шприц-ручки при ношении помпы?
Шприц-ручка с коротким инсулином всегда должна быть доступна (как «скорая помощь») из-за возможности непредвиденных ситуаций – села батарейка в помпе, закупорилась канюля, произошла поломка помпы. При нормальном функционировании помпа заменяет введение инсулина шприц-ручками полностью.
Как часто меняют расходные материалы?
Канюля служит 3-4 дня, затем из-за своего маленького диаметра закупоривается, инсулин перестает поступать в нужном количестве. Резервуар и катетер могут использоваться 7-10 дней. Инфузионный набор (игла+катетер) меняют также через 3-4 дня, по мере закупорки канюли.
Можно ли принимать душ с помпой?

Что делать, если сахар крови стал высоким и не снижается?
В первую очередь нужно исключить перегиб или закупорку канюли, наличие пузырей воздуха в катетере, выяснить, не закончился инсулин в резервуаре. При наличии пузырей выполнить промывку катетера, сменить иголку по необходимости, заменить резервуар. Если эти меры не привели к снижению сахара крови, необходимо обратиться к врачу (коррекция дозы, исключение скрытых гипогликемических состояний).
Планируется застолье, как изменить настройки?
Базовые настройки изменять не нужно. Выберите растянутый болюс или болюс двойной волны исходя из длительности застолья и количества съеденных углеводов.
Резко снижается сахар во время занятий спортом, что делать?
Используйте временную базальную скорость на время тренировки.
Повышается (снижается) потребность в инсулине перед менструацией, что делать?
Обычно предменструальный синдром длится несколько дней. Наиболее рационально создать второй базальный профиль (где уменьшить или увеличить почасовую базальную дозу) и использовать его по мере необходимости. Если эти изменения кратковременны, можно использовать временную базальную скорость. В помпе Акку-Чек Комбо можно также использовать «Состояние здоровья – предменструальный синдром» для уменьшения или увеличения болюсной дозы инсулина.
Материал подготовила м.н.с. лаборатории эндокринологии НИИКЭЛ-филиал ИЦиГ СО РАН, врач-эндокринолог, Ольга Николаевна Фазуллина
Институт клинической и экспериментальной лимфологии — филиал ИЦиГ СО РАН
630060 , г. Новосибирск , ул. Тимакова, 2
тел. +7 (383) 333-64-09
Клиника института лимфологии
630117 , г. Новосибирск , ул. Арбузова, 6
тел. +7 (383) 291-14-81, +7 (383) 336-07-08
Приёмная гл. врача +7 (383) 332-42-92
©«Клиника института лимфологии», 2021.
Все права защищены.

Обращаем ваше внимание, что вся информация предоставлена для ознакомления и не является публичной офертой (ст. 435 ГК РФ, ст. 437 ГК РФ).
Стоимость, название и спектр услуг могут меняться. Для получения актуальной информации обращайтесь по телефонам, указанным выше.
Записаться на прием
Вы можете записаться на косультацию к любому врачу консультативного отделения клиники. Регистратор свяжется с Вами по указанному Вами номеру телефона и назначит день и час приема.
Ваш запрос отправлен. Регистратор свяжется с Вами в ближайшее время.
Заказать звонок
Ваш запрос отправлен. Регистратор свяжется с Вами в ближайшее время.
Источник
Помповая
инсулинотерапия
Помповая инсулинотерапия — это альтернатива многократным ежедневным инъекциям инсулина. Пациент с диабетом носит небольшое устройство, с помощью которого инсулин вводится в организм. Точные дозировки и индивидуальные настройки помогают поддерживать уровень сахара крови в пределах целевого диапазона. Терапия с помощью инсулиновой помпы имеет множество преимуществ, таких как снижение уровня HbA1c и больше свободы в повседневной жизни 1,2 .
Что такое инсулиновая помпа?
Инсулиновая помпа — это небольшое электронное устройство, которое вводит инсулин по заранее запрограммированным индивидуальным настройкам.
Инсулиновая помпа рекомендована пациентам с 1 и 2 типом диабета, находящимся на инсулинотерапии.
Инсулиновая помпа позволяет имитировать работу поджелудочной железы у здорового человека. В отличие от метода многократных ежедневных инъекций, в помпе используется только один инсулин — короткого или ультракороткого действия. Постоянная подкожная инфузия инсулина (ППИИ) позволяет исключить необходимость выполнения частых инъекций — быстродействующий инсулин вводится в точных дозах в круглосуточном режиме, точно обеспечивая потребности организма.
Инсулиновую помпу можно отсоединить на время водных процедур или занятий активными видами спорта. Остальное время помпу можно носить на ремне брюк, в кармане, специальном чехле или на поясе.
Как работает помпа?
Помпа вводит инсулин в двум режимах: базальном и болюсном.
Базальный режим: инсулин вводится непрерывно в небольших дозах по запрограммированной базальной скорости, имитируя процесс секреции инсулина поджелудочной железой здорового человека (не считая периоды приема пищи). В течение суток можно выбрать до 48 различных базальных скоростей (на каждые 30 минут), учитывая индивидуальные потребности организма днем, ночью и во время физической активности. Базальная скорость определяется врачом, исходя из индивидуальных особенностей пациента. Базальную скорость можно корректировать с учетом изменений в режиме дня: подачу инсулина можно временно приостановить, увеличить или уменьшить. Это важное преимущество, которое недоступно при инъекции продленного инсулина.
Болюс: На приемы пищи или в целях коррекции высокого уровня сахара в крови нужно вводить болюсный инсулин. Все инсулиновые помпы оснащены помощником болюса — специальным калькулятором, с помощью которого можно рассчитать необходимую дозу болюса на основе индивидуальных настроек.
Каковы преимущества помповой инсулинотерапии?
Помповая инсулинотерапия имеет множество преимуществ перед терапией с помощью многократных ежедневных инъекций, включая 4,5 :
- Лучший контроль уровня HbA1c
- Сокращение количества эпизодов гипогликемии
- Снижение вариабельности гликемии
Помпа позволяет использовать индивидуальные настройки введения инсулина, адаптированные под образ жизни и потребности каждого пациента. Помповая инсулинотерапия обеспечивает лучший контроль над диабетом, а также дарит свободу и комфорт.
Механизм работы инсулиновой помпы. Как инсулин попадает в организм?
В инсулиновой помпе (1) предусмотрено отделение для резервуара (2) с инсулином, из которого инсулин вводится в организм с помощью инфузионного набора. (3). Установка инфузионного набора выполняется с помощью специального устройства для введения инфузионного набора — сертера (4). Сам инсулин вводится через небольшую гибкую трубочку (канюлю), расположенную под кожей. Инфузионный набор подсоединен к резервуару с помощью небольших трубочек, которые можно отсоединять по мере необходимости (например, во время плавания, душа или занятий спортом).
КОМПОНЕНТЫ ИНСУЛИНОВОЙ ПОМПЫ
Все инфузионные наборы и резервуары MiniMed образуют целостную систему с инсулиновой помпой с помощью специально разработанного уникального интерфейса, обеспечивающего большую надежность, по сравнению со стандартным соединением. Основополагающий компонент системы — запатентованное уникальное соединение MiniMed 6 , которым снабжен каждый инфузионный набор.
1.Инсулиновая помпа
Небольшое электронное устройство, в котором присутствуют такие элементы:
- Кнопки для программирования дозы инсулина и навигации по меню
- ЖК экран, на котором отображается процесс программирования
- Отсек для 1 щелочной батареи типа AA
- Отсек для резервуара
2.Резервуар
Пластиковый картридж, в котором хранится инсулин и который вводится в инсулиновую помпу. Резервуар снабжен специальным поршнем (компонент синего цвета, который находится в верхней части резервуара и снимается перед тем как вставить резервуар в инсулиновую помпу), с помощью которого выполняется наполнение резервуара из ампулы с инсулином или шприц-ручки. Максимальный объем резервуара – 300 единиц, его нужно менять каждые 2-3 дня по мере смены инфузионного набора. Специальный дизайн резервуаров MiniMed делает процесс заполнения инсулином максимально простым и удобным.
3.Инфузионный набор
Один из компонентов инфузионного набора — тонкая трубка, которая соединяет резервуар и выбранное вами место для инфузий на теле. Ввод канюли выполняется с помощью небольшой иголки, которая затем извлекается из тела, а места для инфузий соответствуют местам на теле, куда обычно вводятся стандартные инъекции инсулина. Частота смены инфузионного набора — каждые два-три дня. Наборы MiniMed представлены в широком ассортименте и обладают разнообразными характеристиками (тип канюли, длина трубки, угол наклона) — Вы сможете выбрать именно тот инфузионный набор, который обеспечит Вам максимальный комфорт и защиту.
4. Устройство для введения инфузионного набора
Для установки инфузионного набора используется специальное устройство — сертер. Всего одно нажатие кнопки и инфузионный набор установлен — быстро, просто и практически безболезненно.
Если Вы хотите узнать больше о помповой инсулинотерапии, свяжитесь со специалистами команды MiniMed.
1 J. C. Pickup and A. J. Sutton Severe hypoglycaemia and glycemic control in Insulin Dependant Diabetes: meta-analysis of multiple daily insulin injections compared with continuous subcutaneous insulin infusion Diabetic Medicine 2008 :25, 765–774.
2 Bergenstal RM1, Tamborlane WV, Ahmann A, Buse JB, Dailey G, Davis SN, Joyce C, Perkins BA, Welsh JB, Willi SM, Wood MA; STAR 3 Study Group. Sensor-augmented pump therapy for A1C reduction (STAR 3) study: results from the 6-month continuation phase. Diabetes Care. 2011 Nov;34(11):2403-5. doi: 10.2337/dc11-1248. Epub 2011 Sep 20.
3 Medtronic. (n.p.). OpT2mise Study: Clinical Evidence. Retrieved 19 May, 2016, from http://type2.medtronic-diabetes.co.uk/
4 J. C. Pickup and A. J. Sutton Severe hypoglycaemia and glycemic control in Type 1 diabetes: meta-analysis of multiple daily insulin injections compared with continuous subcutaneous insulin infusion Diabetic Medicine 2008 :25, 765–774
5 Bergenstal RM1, Tamborlane WV, Ahmann A, Buse JB, Dailey G, Davis SN, Joyce C, Perkins BA, Welsh JB, Willi SM, Wood MA; STAR 3 Study Group. Sensor-augmented pump therapy for A1C reduction (STAR 3) study: results from the 6-month continuation phase. Diabetes Care. 2011 Nov;34(11):2403-5. doi: 10.2337/dc11-1248. Epub 2011 Sep 20.
6 Ly T.T, Nicholas J.A., Retterath A. et al. Reduction of Severe Hypoglycemia with Sensor-Augmented Insulin Pump Therapy and Automated Insulin Suspension in Patients with Type 1 Diabetes [abstract]. Diabetes 2013; 62 (supplement 1): 228-OR
Контент данного сайта носит исключительно информационный характер и не может заменять профессиональную консультацию врача, постановку диагноза и лечение в любой степени. Все истории пациентов, размещенные на этом сайте, — это индивидуальный опыт каждого из них. Лечение может различаться от случая к случаю. Всегда консультируйтесь с Вашим лечащим врачом по поводу диагноза и лечения, а также удостоверяйтесь в том, что Вы правильно поняли его инструкции и следуете им.
©2017 Medtronic International Trading Sarl. Все права защищены. Контент сайта не может быть использован без разрешения компании Medtronic. MiniMed, Bolus Wizard, SMART GUARD, Enlite и Carelink являются зарегистрированными торговыми марками Medtronic, Inc.
Источник